Dzień dobry,
dziś kolejny obiecany artykuł po konferencji Europejskiego Towarzystwa Tarczycowego w Budapeszcie, tym razem na temat choroby Gravesa-Basedowa (CHGB), a dokładnie najbardziej popularnego jej aspektu, czyli nadczynności tarczycy.
Dlaczego chorujemy?
Nasz szpik produkuje TRAB – tj. autoprzeciwciało (czyli „rebelianta”), który pobudza tarczycę do nadmiernej pracy, powodując jej nadczynność oraz przerost (czyli powiększenie). Dlatego ten typ nadczynność tarczycy jest zwany chorobą autoimmunizacyjną.
80% genetyczne
Oczywiście geny dziedziczymy po rodzicach, dlatego nie powinien dziwić nas fakt, że gdy w naszej rodzinie występuje choroba Gravesa-Basedowa (czy np. Hashimoto), to prawdopodobieństwo zachorowania wynosi 30%. Pamiętajmy, że u bliźniąt to ryzyko rośnie aż do 80%.
20% środowiskowe (wynikające z życia w danym środowisku):
- stres,
- ciąża,
- infekcje,
- palenie papierosów,
- zbyt duże spożycie jodu.
Jaka jest częstość występowania CHGB?
Ocenia się, że w Polsce choroba Gravesa-Basedowa występuje średnio u 1,5 osób/100 tysięcy, jednak – jak pokazują badania – jej częstość występowania będzie rosła.
Najczęściej chorują kobiety w wieku 30-60 lat. Pamiętajmy, że możemy mieć odziedziczony gen chorobowy, ale na ujawnienie genu wpływa najczęściej czynnik aktywujący. Takim czynnikiem jest najczęściej stres.
Czy kobiety stresują się bardziej od mężczyzn? – raczej tak.
Rozpoznanie choroby
Do pełnego rozpoznania potrzebujemy badania krwi (nie musi być na czczo) oraz wykonania usg gruczołu tarczycowego.
Pamiętajmy, że hormony tarczycy dają
napęd/paliwo. Zatem w nadczynności tarczycy mamy taką sytuację, że każdy z naszych narządów pracuje na ,,pełnym gazie” z brakiem chłodzenia. Lub też ujmując inaczej obrazowo: mamy rozpalony piec i zakręcone drogi odpływu ciepła – o tym i o innych objawach nadczynności pisałam też tutaj:
NIEDOCZYNNOŚĆ I NADCZYNNOŚĆ TARCZYCY – CECHY WSPÓLNE I RÓŻNICEObjawy nadczynności tarczycy
Objawów nadczynności tarczycy jest bardzo dużo, jednak najbardziej charakterystyczne są:
– kołatania serca,
– zmęczenie,
– spadek masy ciała.
Czasem towarzyszy tej chorobie wytrzeszcz zwany orbitopatią (o tym będzie osobny artykuł), czy też dolegliwości stawowe.
Objawy nadczynności tarczycy mogą wyglądać inaczej u:
- osób starszych, np. zmęczenie, apatia, depresja, zaburzenia nastroju czy uczucie duszności,
- młodzieży i dzieci, np. labilność emocjonalna, zaburzenia snu, pogorzenie koncentracji, trudność w chodzeniu po schodach.
Badania
Badania, które decydują o rozpoznaniu choroby to przeciwciała TRAB, przy czym mogą być obecne inne przeciwciała: ATPO i ATG, które są wyrazem pobudzenia układu odpornościowego (szpiku).
TRAB
TRAB – jest to przeciwciało, które działa tak, jak TSH, a TSH pobudza tarczycę do pracy (dlatego w niedoczynności tarczycy mamy wysokie TSH, które ,,rozkazuje” np. ,,zjedzonej” chorobą Hashimoto tarczycy: pracuj, pracuj tarczyco, a ona nie odpowiada).
Badanie TRAB jest badaniem z krwi, które można wykonać o każdej porze dnia i nie będąc na czczo. Jest to bardzo ważny parametr, ponieważ decyduje o leczeniu i rokowaniu. Jeżeli mamy wysokie TRAB np. 30 IU/L (najczęstsza norma<1,2 IU/L), świadczy to o dużej intensywności procesu chorobowego – wtedy najczęściej musimy stosować większe dawki leków, odbywać częstsze kontrole. I nie powinien nas dziwić fakt, że trudniej się takiego pacjenta leczy tabletkami. Czyli ważna jest konstelacja badań:
Subkliniczna nadczynność tarczycy
Jest to łagodna forma nadczynności tarczycy, najczęściej nie dająca żadnych objawów klinicznych. Najczęściej rozpoznawana przypadkowo. Obraz w badaniach: TSH obniżone, fT4 i fT3 w normie. Pamiętajmy jednak, że w przypadku długotrwałego utrzymywania się TSH <0,1 mIU/l mamy zwiększone prawdopodobieństwo wystąpienia:
- migotania przedsionków,
- niewydolności serca,
- złamań,
- zgonu w przebiegu choroby wieńcowej,
oraz zwiększoną umieralność ogólną.
Wskazania do leczenia tej formy nadczynności są bardziej ograniczone, niż było to w czasach, kiedy zdawałam egzamin specjalizacyjny z endokrynologii. Generalnie leczenie zaleca się u pacjentów powyżej 65 r.ż u których TSH <0,1 mIU/l. W innych przypadkach zaleca się rozważyć leczenie (tego wątku nie będę rozwijała, bo jest on ściśle medyczny, z rożnymi wyjątkami) – generalnie decyzję o leczeniu subklinicznej nadczynności tarczycy podejmujemy indywidualnie, biorąc pod uwagę wywiad, badanie pacjenta i wyniki badań.
Pamiętajmy też, że nieleczona subkliniczna nadczynność tarczycy po 3 latach w 30% ma szanse przerodzenia się w jawną nadczynność tarczycy. Metodą leczenia pierwszego wyboru u takich pacjentów są leki przeciwtarczycowe (tabletki). W niektórych przypadkach lek w bardzo małej dawce przyjmuje się do końca życia, jako alternatywą do podania I131 (jodoterapii).
Ciąża i choroba Gravesa-Basedowa
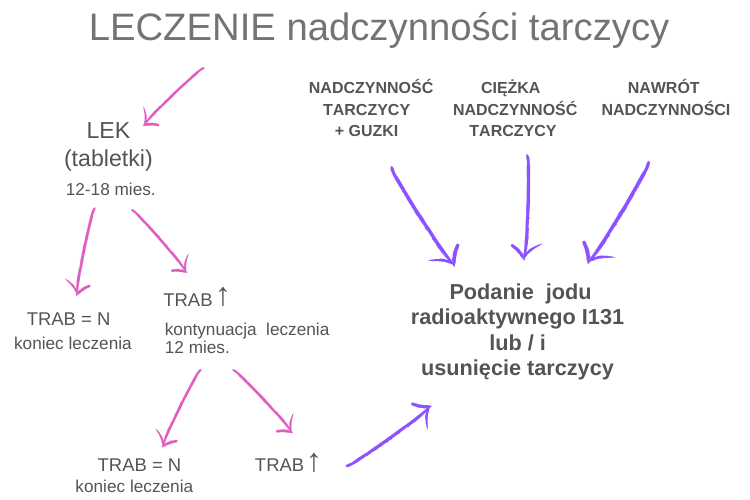
Leczenie nadczynności tarczycy
U pacjentów ze świeżo rozpoznaną nadczynnością tarczycy leczenie zaczynamy od leków doustnych (tabletek). Dalsze decyzje terapeutyczne zależą od:
- nasilenia nadczynności tarczycy,
- czasu trwania choroby (i czy to jest pierwszy rzut, czy kolejny),
- występowania orbitopatii,
- obecności guzków,
- arytmii,
- preferencji pacjenta (niektóre pacjentki boją się podania radiojodu w obawie, że przytyją)
- planowanej ciąży.
Ja przedstawię ogólny schemat leczenia. Oczywiście bywają też sytuacje specyficzne, w których decyzja odnośnie leczenia zależy od wywiadu, badania pacjenta i jego wyników. Poniżej najbardziej popularne schematy lecznicze.
1. Lek (thiamzaol) przyjmuje się przez 12-18 m-cy.
Po tym czasie, mając stabilne TSH, sprawdzamy TRAB. Gdy TRAB są w prawidłowe, możemy odstawić lek. Jednak zaleca się okresową kontrolę TSH, ponieważ ryzyko nawrotu jest największe w pierwszym roku. Dodatkowo pamiętajmy, że tabletki dają nam szansę na wyleczenia w 50-55%.
2. Gdy u pacjenta po 12-18 m-cach leczenia ,,tabletkowego” utrzymuje się podniesione TRAB, wtedy jest duża szansa nawrotu. W takiej sytuacji są dostępne trzy opcje lecznicze:
– dalsze leczenie tabletkami przez kolejne 12 m-cy,
– podanie radiojodu,
– operacyjne usunięcie tarczycy.
3. Gdy mamy duże zmiany ogniskowe tarczycy (guzki), uciskające tchawicę, to po ustabilizowaniu nadczynności zalecane jest:
– operacyjne usunięcie gruczołu tarczowego
– ewentualnie jod radioaktywny.
4. Gdy mamy ciężką nadczynność tarczycy albo tarczyca słabo reaguje na leczenie ,,tabletkowe”, a także gdy mamy przeciwwskazania do stosowania tabletek lub gdy wystąpią działania niepożądane podczas stosowania preparatów doustnych (tabletek):
– leczenie radykalne (tzn. jod radioaktywny, czasami operacyjne usunięcie gruczołu tarczowego).
5. Nawrót nadczynności tarczycy – w tej sytuacji zaleca się:
– operacyjne usunięcie tarczycy / podanie I131 (jodu radioaktywnego)
– u pacjentek, które na zgadzają się na tzw. leczenie radykalne (I131/operacja) można stosować przewlekle preparaty doustne (tabletki). Jest to opcja, która kiedyś była wybierana w wyjątkowych przypadkach. Obraz medycyny ewoluuje i teraz leczenie jest bardziej liberalne. Osobiście cieszę się z takiego podejścia, ponieważ dużo młodych kobiet z niewielką nadczynnością tarczycy i bezguzkowym obrazem usg tarczycy bardzo boi się podania I131, w obawie, że przytyją. Badania naukowe nie potwierdzają takiego zjawiska, ale osobiście uważam, że należy zawsze słuchać pacjenta, jego obaw czy lęków.
Nawrót nadczynności tarczycy.
Po zakończeniu leczenia (tabletkami) ryzyko nawrotu jest największe w okresie 6-12 m-cy, ale może też wystąpić po wielu latach.
Czynniki ryzyka nawrotu nadczynności tarczycy:
- predyspozycja genetyczna,
- duża objętość tarczycy,
- zwiększone TRAB i fT4,
- orbitopatia,
- nikotynizm.
Zatem przez pierwszy rok od zakończenia leczenia proponowałabym kontrolę TSH co 2 miesiące i zawsze w przypadku złego samopoczucia. Następnie wystarczy kontrola raz w roku i zawsze w przypadku złego samopoczucia.
Pozdrawiam serdecznie,
Doktor Luiza.
Bądź na bieżąco!

@okiem_doktor_luizy

FB/okiemdoktorluizy/














80% vs 20%
Witam 🙂
Interesujący blog!
Czy wspomniane w poście procenty określające przyczyny choroby oznaczają:
a) średni udział danej grupy czynników w wystąpieniu choroby (stopień w jakim dana grupa czynników miała wpływ na zachorowanie danego pacjenta)
czy
b) średni procent pacjentów, którzy zachowali z powodu danej grupy czynników?
Oznaczają to, co napisał Pan w pkcie a). Pozdrawiam.
Witam.
W listopadzie 2020 roku zauważyłam że spuchła mi szyja. Zrobili mi badania, jednak nie doczekałam wizyty u endokrynologa bo trafiłam do szpitala. Bardzo wysokie f3 i ft4, praktycznie brak tsh. Objawy jakie mnie zaniepokoiły to fakt że mając 35 lat nie mogłam wejść ani zejść po schodach i dostawałam zadyszki po przejściu metra! Do tego potliwość i uczucie gorąca! Człowiek zawsze sobie czymś tłumaczył jakiś objaw.. A to hormony po porodzie(bo to zaostrzyło się po moim 4 porodzie) i tak dalej. Jednak 4 dni przed trafieniem do szpitala moje serce wariowało. Myślałam że dostawne zawału! W każdym bądź razie stwierdzono chorobę Basedowa… Dostałam końskie dawki leków, musiałam przestać karmić bo akurat byłam w trakcie laktacji.. Po tygodniu wyszłam do domu.. Dawki leku thyrozol 40mg dziennie i propranolol 3 razy po 20mg. Po miesiącu dostałam wysypkę i zmieniono mi lek na metizol i zmniejszono. W tej chwili jestem 2 miesiące od hospitalizacji. Biorę 10mg metizolu dziennie i propranolol bez zmian. Przytyłam 7kg,jestem strasznie nerwowa(aż czasem sama się nie poznaje), po nocy bolą mnie dłonie, w ciągu dnia nogi, znowu przy wchodzeniu po schodach coś się dzieje. Czy to normalne? Zaznaczam że ostatnie badania miałam 30 grudnia i wtedy ft3 i ft3 były bardzo niskie a tsh bez zmian
To jest indywidualne pytanie i żeby na nie odpowiedzieć należałoby zebrać szczegółowy wywiad, zbadać Panią i ocenić wyniki badań oraz ewentualnie zlecić kolejne badania. Pozdrawiam serdecznie i życzę zdrówka!