Dzień dobry,
dzisiaj chciałabym poruszyć temat, o który prosiliście mnie w komentarzach pod postami na FB i IG.
Na początek trochę fizjologii.
Prolaktynę oznaczamy symbolem PRL i jej fizjologiczne (normalne) stężenie wynosi
5-25 ng/ml.
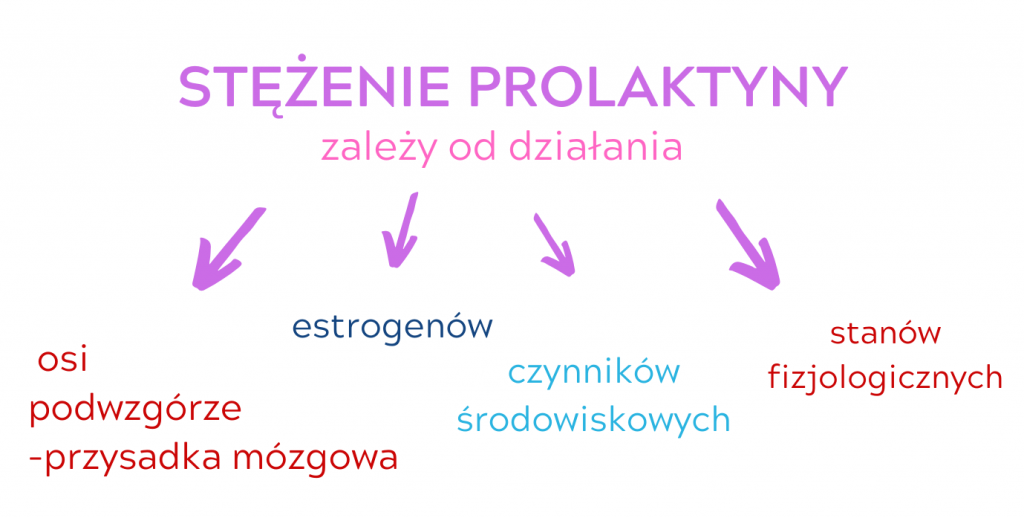
Stężenie prolaktyny zależy od działania:
- osi podwzgórze-przysadka mózgowa (czyli od działania mózgu), czyli od króla i królowej, dwóch narządów, które zarządzają wszystkimi hormonami w naszym organizmie. Jak na króla i królową przystało, zajmują one honorowe miejsce i nie powinien nas dziwić fakt, że są one usytuowane w centrum naszej głowy.
Podwzgórze produkuje:
a. dopaminę, która hamuje wydzielanie prolaktyny
b. neurohormony, które pobudzają wydzielanie prolaktyny. Ciekawą rzeczą jest fakt, że niektóre neurohormony są produkowane także w … jelitach. Dlatego mówi się m.in, że w jelitach mamy ,,drugi mózg”.
2. estrogenów,
3. czynników środowiskowych: stres, wysiłek fizyczny, seks,
4. stanów fizjologicznych: ciąża, karmienie piersią.
 Jak widać powyżej, dużo rożnych czynników ma wpływ na stężenie prolaktyny, dlatego wywiad, tak samo jak i badanie przedmiotowe pacjenta, są kluczowym elementem postawienia odpowiedniej diagnozy.
Jak widać powyżej, dużo rożnych czynników ma wpływ na stężenie prolaktyny, dlatego wywiad, tak samo jak i badanie przedmiotowe pacjenta, są kluczowym elementem postawienia odpowiedniej diagnozy.
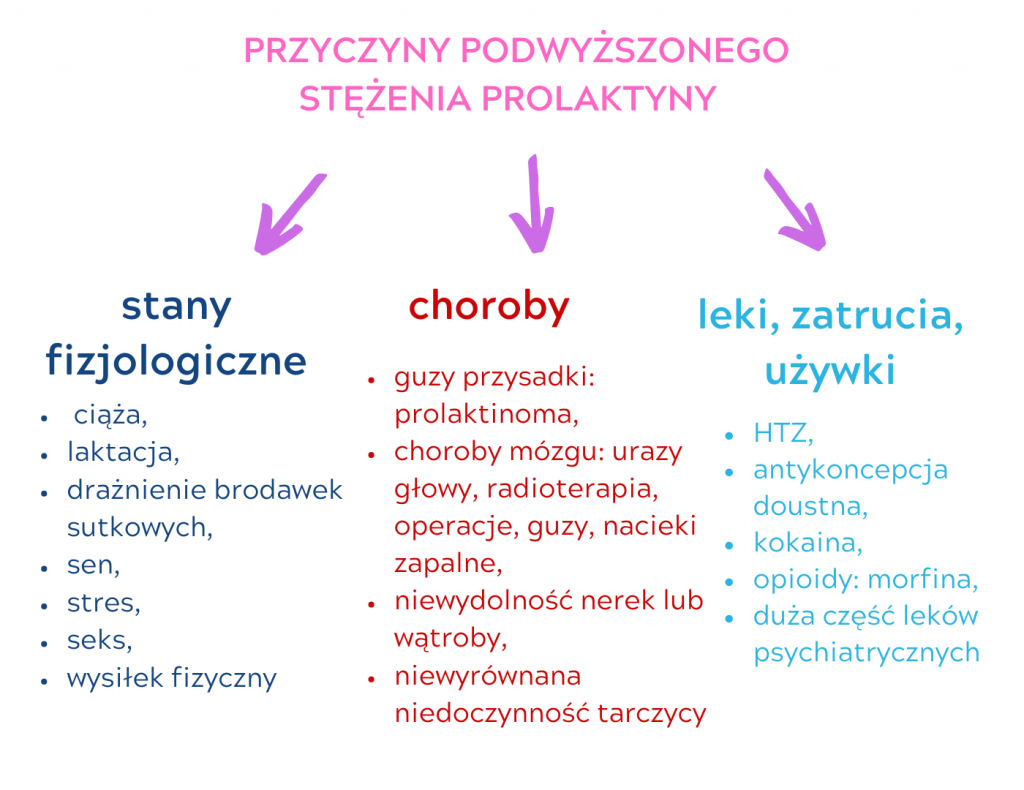
Przyczyny podwyższonego stężenia prolaktyny:
1. stany fizjologiczne:
- ciąża,
- laktacja,
- drażnienie brodawek sutkowych,
- sen,
- stres,
- seks,
- wysiłek fizyczny.
2. choroby:
- guzy przysadki: prolaktinoma,
- choroby mózgu: urazy głowy, radioterapia, operacje, guzy, nacieki zapalne,
- niewydolność nerek lub wątroby (upośledzenie eliminacji PRL z organizmu),
- niewyrównana niedoczynność tarczycy (bardzo wysokie TSH), dlatego zawsze przy podniesionym stężeniu PRL oznaczamy TSH. Dlaczego tak jest? Podwzgórze produkuje hormon TRH, który w przysadce pobudza produkcję TSH i PRL (ale tylko, lub aż u 30%)
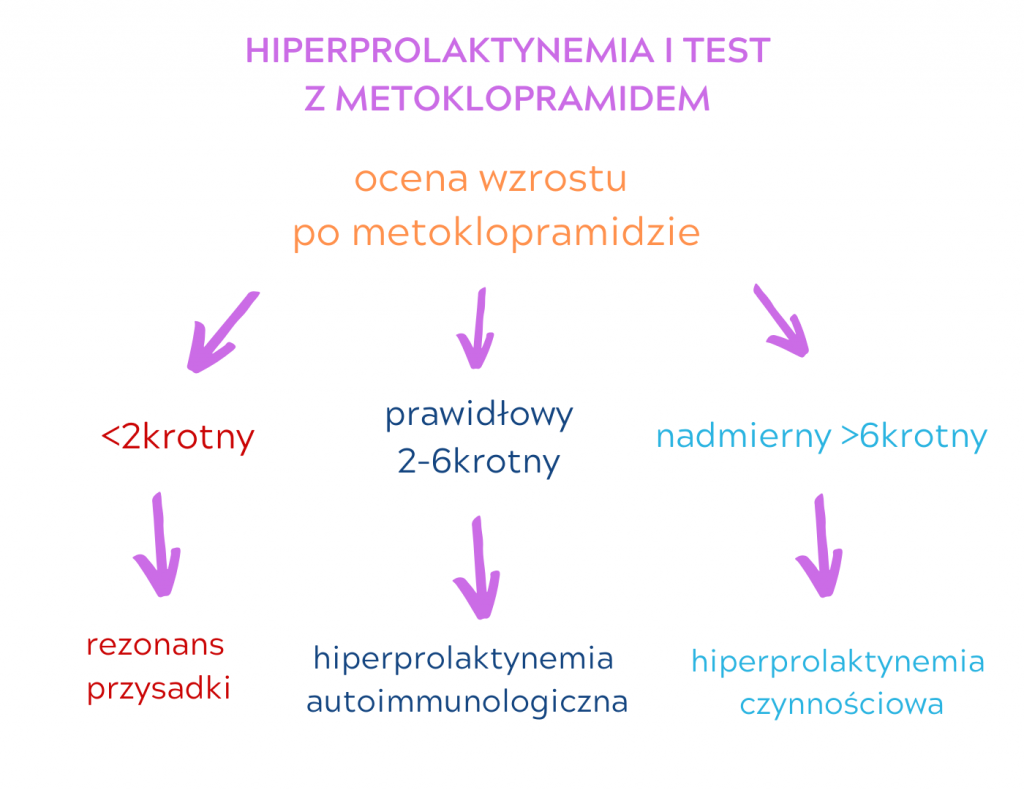
- makroprolaktynemia (zmieniona cząsteczka PRL, która nie jest aktywna). Uważa się, że makroprolaktynemia dotyczy aż 25% pacjentek z hiperprolaktynemią. Podejrzewamy ją wówczas, gdy pacjentka nie ma objawów hiperprolaktynemii i wartości PRL są bardzo zmienne: od 2-krotnego podwyższenia do 8-krotnego. W niektórych laboratoriach można oznaczyć makroprolaktynę, tym samym rozwiązując problem podniesionej prolaktyny. Przeglądając jeszcze pubmed (internetową bibliotekę z literaturą medyczną) natknęłam się na doniesienie polskich badaczy, że u młodych kobiet makroprolaktynemia zwiększa ryzyko kardiometaboliczne na wskutek nasilenia insulinooporności. To, że prolaktyna nasila insulinooporność wiemy, natomiast zaskoczeniem jest fakt, że czyni to cząsteczka makroprolaktyny. To pokazuje, jak jeszcze mało wiemy o hormonach.
3. leki, zatrucia, używki
- HTZ: hormonalna terapia zastępcza,
- antykoncepcja doustna,
- kokaina,
- opioidy: morfina,
- duża część leków stosowana w leczeniu psychiatrycznym (nie będę wymieniała nazw tych leków bo jest ich bardzo dużo i mają skomplikowane nazwy).
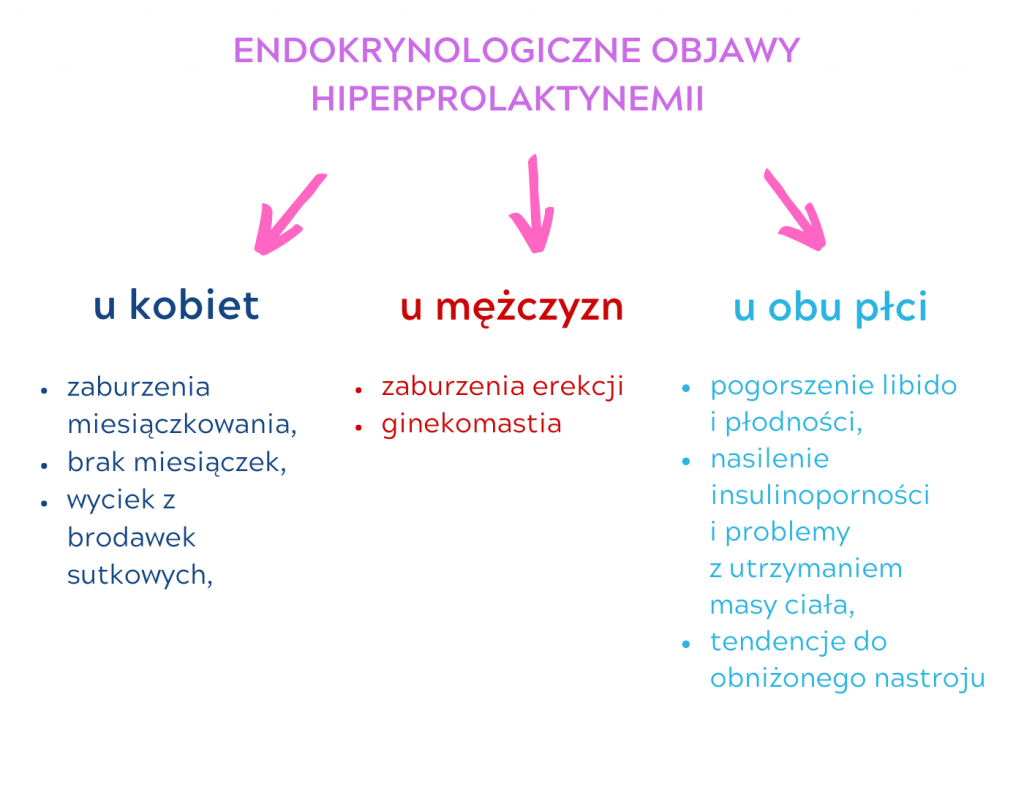
Endokrynologiczne objawy hiperprolaktynemii:
- u kobiet: zaburzenia miesiączkowania/brak miesiączek, wyciek z brodawek sutkowych,
- u mężczyzn: zaburzenia erekcji i ginekomastia,
- u obu płci: pogorszenie libido i płodności,
- u obu płci: nasilenie insulinoporności i problemy z utrzymaniem masy ciała,
- u obu płci: tendencje do obniżonego nastroju.
 Diagnostyka:
Diagnostyka:
Prolaktynę należy oznaczyć we krwi żylnej, pobranej rano na czczo, około godziny 8. Ważne jest, aby pacjent był po przespanej nocy. Jeśli przyjmujemy hormonalną terapię zastępczą czy doustną antykoncepcję, to ważne jest, aby te leki odstawić na 3 miesiące i dopiero po takim czasie oznaczyć PRL. Jeśli PRL jest podwyższona, wówczas wykonujemy jedno z poniższych:
- rezonans (MRI) przysadki zwłaszcza gdy PRL>150ng/ml,
- test z metoklopramidem. Test polega na oznaczaniu PRL na czczo, po 1 godzinie i po 2 godzinach od zażycia 1 tabletki metoklopramidu (dodam, że wśród lekarzy zdania co do istotności wykonywania testu z metoklopramidem są podzielone).
O tym, które badanie wykonamy, decyduje nie tylko stężenie prolaktyny, ale także objawy kliniczne (czyli to, co podaje pacjent).
 Leczenie
Leczenie
Odbywa się z zależności od tego, co jest przyczyną hiperprolaktynemii.
Najczęstszą przyczyną hiperprolektynemii stwierdzaną w gabinetach endokrynologicznych jest stres lub stosowanie różnych leków. Jeśli mamy hiperprolaktynemię czynnościową lub autoimmunologiczną, to leczenie zależy od objawów klinicznych pacjenta i decyzję o terapii lekowej podejmujemy indywidualnie.
Czasami zdarza się, że wykrywamy guz w przysadce: prolaktinoma, wtedy bezwzględnie musimy wdrożyć leczenie farmakologicznie (stosując tabletki), pojedyncze przypadki wymagają leczenia operacyjnego.
Leki stosowane w hiperprolaktynemii:
- bromkryptyna (nazwa handlowa bromergon) – terapię tym lekiem zaczynamy od 1/2 tabl. na dobę. Lek przyjmujemy na noc. Może dawać złe samopoczucie, senność i nudności, ale za to jest bardzo tani (koszt miesięczny: kilka złotych),
- chinagolid (nazwa handlowa Norprolac) do zażywania codziennego, dość drogi i obecnie mało popularny,
- karbergolina (nazwa handlowa Dostinex), bardzo dobrze tolerowany. Zażywa się najczęściej 2 x tyg., czasami 1 x w tyg. Główna wada: cena, która zależy od dawki: od kilkudziesięciu do kilkuset złotych miesięcznie. Lek nierefundowany.
Pozdrawiam Was serdecznie,
Dr Lu
Piśmiennictwo:
1. Zgliczyński W., Witek P, Zdunowski P. Guzy przysadki. Endokrynologia 2011; cz.1:65-92.
2. Krysiak R, Marek B, Okopień B. Cardiometabolic risk factors in young women with macroprolactinaemia. Endokrynol Pol. 2019; 70(4):336-341.
3. Petruzzelli MG, Margari M, Peschechera A, et al.Hyperprolactinemia and insulin resistance in drug naive patients with early onset first episode psychosis. BMC Psychiatry. 2018;18(1):246.
4. Auriemma RS, De Alcubierre D, Pirchio R, et al.The effects of hyperprolactinemia and its control on metabolic diseases.Expert Rev Endocrinol Metab. 2018;13(2):99-106.










Uspikoił mnie ten art. Gdyż widzę u Siebie czynniki które mogły wywołac to lekkie o 10% podwyższenie prolaktyny. Bezsenna noc w dniu pobrania, sympramol od 2 mieś, i tsh 6,180 nie leczone jeszcze.
Teraz juz wiem ze nie ma powodu do.martwienia sie i tylko zastosować sie do p.dr zalecen z wizyty 🙂 Dziękuję
Cieszę się,że artykuł Panią uspokoił. Proszę postępować wg zaleceń. Pozdrawiam serdecznie i życzę dużo zdrówka!
Czy w sytuacji kiedy mamy jednocześnie niedoczynność tarczycy i podwyższony poziom prolaktyny, powinniśmy najpierw wyleczyć niedoczynność tarczycy i wtedy sprawdzić poziom prolaktyny?
Tak, Pani Olu. Pozdrawiam serdecznie!
Prolaktyna około 600 przy normie do 300. Niedoczynnosc tarczycy. Przy unormowaniu TSH do około 3, prolaktyna około 540. Lekarze rozkładają ręce. Brak leczenia. Od lekarza do lekarza. Każdy każe brać tylko euthyrox a z prolaktyna nic nie robi. Główna dolegliwość to duże zmęczenie nie dające już normalnie funkcjonować. Brak chęci do wstania chociażby z łóżka. Co 23 letni chłopak może jeszcze zrobić any ktoś zaczął brać Go na poważnie?
Dzień dobry, trzeba wykonać MRI przysadki z kontrastem i oznaczyć MakroPRL
Witam biorę nuvaring z uwagi na pcos, prolaktyna 26 lekarz zalecił bromergon 1x przez miesiąc, po 2 tyg od odstawienia PRL 29. Tsh jest ok. Stres mam niestety na co dzień z uwagi na trudne czasy.. Dlaczego prnie spadła po lekach i czy ten poziom jest dla minie bezpieczny?
Promergon należy zażywać, żeby sprawdzić prolaktynę. Jeżeli odstawia Pani promergon po 2 tygodniach, to prolaktyna wraca do wartości wyjściowych. Tutaj jest pytanie, dlaczego ta prolaktyna jest podniesiona, jednak należałoby zbadać Panią, zebrać szczegółowy wywiad, ocenić wyniki badań. Pozdrawiam serdecznie!
Po 40 roku życia bardzo ważne jest utrzymanie masy ciała, to jest podstawa. Nie wiem, jak to wygląda u Pani. Jeśli cykle są nieregularne, niekoniecznie potrzebna jest antykoncepcja, można brać progesteron w 2 fazie cyklu. Należy zapytać lekarza prowadzącego. Pozdrawiam!
A czy jak mam niedoczynność tarczycy (przyjmuję letrox, wcześniej 50 mg, obecnie 75 mg) + stwierdzoną makroprolaktynemię (na podstawie badań w laboratorium Szpitala Bielańskiego) to powinnam zbijać prolatynę np. bromergonem, czy nie ma takiej potrzeby? Przejmuje mnie moja masa ciała, mam 36 lat, od 1,5 roku ćwiczę zumbę 3-5 razy w tygodniu po godzinie + mocno ograniczyłam kalorie i IG, wyeliminowałam gluten i laktozę, a waga ledwie drgnie 🙁 Insulina i glukoza w normie, lipidogram wręcz książkowy, morfologia również, hormony tarczycy okiełznane, w USG jedynie niejednorodna echogeniczność (po dwóch latach praktycznie bez zmian w wyniku USG). Czy to możliwe, że makroPRL odpowiada za wzrost masy ciała i spadek libido? Z góry dziękuję za odpowiedź. Pozdrawiam 🙂
Są takie doniesienia, że może tak być, jak Pani pisze. Można zbić prolaktynę i klinicznie zobaczyć, czy u Pani powoduje ona wzrost masy ciała. Pozdrawiam serdecznie!
Dodam, że nie mam niedoboru witaminy D3 oraz ferrytyny. Czy może powinnam zrobić jeszcze jakieś dodatkowe badania? Dziękuję 🙂
Ida
Niedobór witaminy D pojawia się, gdy nie suplementujemy jej w okresie zimowym, jeżeli ferytyna jest obniżona, warto sprawdzić żelazo i morfologię. Pozdrawiam!
Prolaktyna 687, zlecone ponowne badanie PRL oraz po godz z metoclopramidem. Dostałam tez bromergon. Nie wiem czy dobrze zrozumialam Panią Dr, że najpierw mam zrobić badanie PRL a potem zacząć brać bromergon
Tak, najpierw badanie, potem lek. Pozdrawiam!
Czy po leku znow zrobic badanie?
Tak.
Co jeśli prolaktyna wyjściowa wynosiła 110, przy normie do 23, a po oznaczeniu 375? Dodam, że jestem po Covidzie (może ma to jakiś związek?)
Może tak być. Hiperprolaktynemia wymaga diagnostyki. Pozdrawiam serdecznie!
A sam fakt wzrostu ze 110 na 375 wskazuje według Pani artykułu na hiperprolaktynemię autoimmunologiczną. Co ona oznacza? Czy może mieć podłoże stresowe?
Jeżeli prolaktyna jest w normie cały czas to znaczy, że to ma podłoże psychogenne, stresowe. Pozdrawiam!
Prolaktyna nadczo 444 po godzinie (po metoclopramidzie) 4420. Czy wynik jest dobry? Czy mam brać bromergon?
To jest pytanie indywidualne, celem odpowiedzi należałoby zbadać Panią, zebrać szczegółowy wywiad, ocenić wyniki badań. Pozdrawiam!
Rozumiem, że muszę się skontaktować z lekarz prowadzącą.
Tak. Pozdrawiam!
Dzień dobry Pani Doktor i czytelnicy. Mam poziom Prolaktyny 4150, TSH 0,97 przy dawkowaniu 125 na zmianę ze 137. Zażywałam Miansec ok.2,5 tygodnia. Badanie PRL wykonane 4 dnia po odstawieniu. Ogólne samopoczucie mam teraz bardzo złe, trwa to ok.2 miesięcy. Jestem po terapii radiojodem 19 lat temu z powodu dużego rozrostu tarczycy i choroby Gravesa-Basedova, potem kliniczna niedoczynność i Hashimoto. Leczę się teraz też z powodu nawrotu depresji ( zażywam Amisan 1×2 tabletki ), do tego Thyroset, Magnefar i Wit.B complex. Czuję się bardzo zapuchnięta, obrzmiałe i bolesne piersi, z których cieknie mleko ( nie jestem w ciąży ani w trakcie laktacji fizjologicznej ), ospałość, mgła umysłowa, problemy z koncentracją, mylenie się w trakcie mówienia ( byłam u neurologa, i jest okey, mam wrócić jeśli endokrynolog i psychiatra rozłożą ręce bo dalej będę się źle czuła ),brak apetytu przerodził się w napady głodu i tylko na słone rzeczy ochota, spadek libido, problemy z zasypianiem, wybudzanie w nocy, znów muszę w nocy wstawać do WC. To tylko garstka objawôw. Proszę o poradę, bo już nie wiem gdzie iść i o jakie badania prosić lekarzy. Aha, krzywa gluk-ins. chyba okey, bo współczynnik HOMA ir na czczo w okolicach 1.
Dzień dobry. Aby odpowiedzieć na to pytanie, należałoby zebrać szczegółowy wywiad, zbadać Panią, ocenić wyniki badań, być może zlecić kolejne badania. Tutaj jest bardzo dużo problemów, nie jestem w stanie tak odpowiedzieć. Pozdrawiam serdecznie i życzę dużo zdrowia!
Super artykuł, w końcu chyba zrozumiałam o co chodzi z tym polączeniem TSH i PRL. Mam wykupiony Diostinex ale boje sie go brac a mam tylko pol tabletki na tydzień. Lekarze określili mój przypadek jako hiperprolaktynemia czynnościowa. Po teście wzrost ośmiokrotny, TSH zawsze około 4, raz 6 nigdy nie mniej niz 2.5. Tarczyca zdrowa. Bez wywołania – miesiączek brak. Lekka hiperinsulinemia ale na czczo wyniki OK ( glukoza 75 i insulina 7). Moje pytanie, czy ten Diostimex jest naprawde bezpieczny w moim przypadku? Kiedyś brałam bromergon 15 lat temu i nie czułam się super ale miesiaczka pojawiła się samoistnie gdy PRL byla w normie.
Z góry dziękuję za odp i serdecznie pozdrawiam
Jest to lek, który dajemy w przypadku podwyższonej prolaktyny. Natomiast jeżeli chodzi o wskazania i taką indywidualną odpowiedź, to należałoby tutaj zebrać szczegółowy wywiad, zbadać Panią i dopiero wtedy można indywidualnie odpowiedzieć. Pozdrawiam 🙂
Dzień dobry, Pani Doktor a w jakim dniu cyklu powinno się badać prolaktynę? Ja badałam w 5 dniu i wyszła trochę podwyższona 35,51 ng/ml . Będę teraz badać TSH, ft3, ft4 i chciałam kontrolnie przy okazji jeszcze raz zbadać prolaktynę a będę ok. 12-13 dnia cyklu. Zastanawiam się czy mogę w tej fazie zbadać powinnam czekać do początku cyklu lub w drugiej połowie? Jestem 4 miesiące po odstawieniu antykoncepcji i miesiączki są nierugularne, a już w trakcie brania antykoncepcji miałam zerowe libido, tłustą cerę, kłopoty ze snem i ciągle zmęczenie. Z wynikami udam się oczywiście do lekarza endokrynologa, ale chce już mieć jakieś badania zrobione – na razie ginekolog zalecił testosteron, dhea i prolaktyne – wszystko w normie oprócz podwyższonej prolaktyny
Prolaktynę badamy w 3-5 dniu cyklu. Pozdrawiam i życzę zdrówka :).
Dzien dobry! Czy wysoka prolaktyna może być powodem wypadania włosów i postępującego rozszerzania naczyń krwionośnych na całych nogach w przeciągu pół roku? Tsh mam na poziomie 3.5, pozostałe ft3 i ft4 w normie, anty tpo i anty tg w normie, dsho4 w normie, miesiączki regularne. Martwi mnie znaczne wypadanie włosów, suplementuje żelazo, gdyż ferrytyna nie jest za wysoka, ale straciłam połowę objętości włosów.
Raczej to poszerzenie naczyń i wypadanie włosów nie jest spowodowane wysoką prolaktyną. Zachęcam aby skontaktowała się Pani z dermatologiem, który dokładnie oceni przyczynę wypadania włosów. Pozdrawiam cieplutko i życzę dużo zdrowia 🙂
Czy hiperprolaktynemię czynnościową trzeba leczyć lekami (Dostinex)? Na czczo około 450, czyli w normie, po leku wzrost około 10 razy. Skoro na czynnościową wływa stres, wysiłek fizyczny (trenuję 2 -4 razy w tygodniu) itd. Co da przyjmowanie w takim wypadku leku? Zaznaczam, że brak większych obajwów, no może zatrzymywanie wody. Poza tym podwyższona insulina po obciążeniu (glukoza ok), 5,8, 87,6 i po 2 h 51,9.
Tutaj zdania endokrynologów są podzielone. To zależy od pacjenta, od jego wywiadu, również od tego, czy planuje ciąże. Można więc ją leczyć, a można nie leczyć. Pozdrawiam serdecznie 🙂
Poziom prolaktyny miałam oznaczany kilkukrotnie na przestrzeni miesięcy. Poziom zawsze zdecydowanie za wysoki, ostatni wynik to 81.98 ng/ml, przy czym od razu zbadałam makroprolaktynę i odzysk wynosi 11%. Cierpię z powodu trądziku na twarzy i plecach, brak innych objawów klinicznych – mam regularne miesiączki, brak mlekotoku. Jeśli dobrze rozumiem to większość mojego poziomu prolaktyny stanowi makroprolaktyna, która nie powinna mieć wpływu na ogólny stan zdrowia? Czy może być ona mimo wszystko powodem trądziku? Pozostałe poziomy hormonów (wszystkich bez wyjątku) mam w normie, stosunek lh/fsh wynosi 0,91. Jedyne co może wymagać uwagi to poziom estrogenów przy dolnej granicy normy. Czy widzi Pani tutaj jakieś zaburzenie, które może wywoływać trądzik? Czy przyjmowanie dostinexu obniży poziom makroprolaktyny i czy jest to w ogóle potrzebne? Będę wdzięczna za Pani uwagi
To jest pytanie bardzo indywidualne i celem odpowiedzi należy zebrać szczegółowy wywiad, zbadać Panią i przeanalizować badania. Pozdrawiam cieplutko 🙂
Witam,ostatnio bylam na badaniach hormonalnych w szpitalu z powodu zaburzeń miesiączkowania tj.od 8 miesięcy okres pojawia się co ok 15 dni i trwa po 5,6 czasami 7 tygodni z czego 3 ostatnie są bardzo obfite. Badania pokazały że jest przekroczony wskaznik homa,i prolaktyna 57,66 i mala torbiel na jajniku i podwyzszony cukier.Lekarz zapisał mi bromocorn I siofor,primolut-nor biorę je od kilku dni,ale zastanawiam się czy po jednorazowym wyniku prolaktyny wprowadzenie tabletek jest dobrym pomysłem,i czy nie powtórzyć badań krwi
Pani Ewo, to jest bardzo indywidualne pytanie, celem odpowiedzi należy zebrać szczegółowy wywiad, wykonać ponownie badania, ocenić te badania i dopiero mogłabym cokolwiek konkretnego powiedzieć. Pozdrawiam!
Dzień dobry Pani Doktor, czy podczas przyjmowania Bromocornu można starać się o dziecko oraz czy po zajściu w ciążę można nadal przyjmować lek czy należy go odstawić?
Dzień dobry, wszystko zależy, co jest przyczyną przyjmowania Bromocornu. Najczęściej zaleca się odstawić, jeśli zachodzimy w ciążę, ale nie zawsze jest to konieczne. Natomiast celem ustalenia indywidualnego postępowania należy zebrać szczegółowy wywiad, zbadać Panią i ocenić wyniki badań. Pozdrawiam cieplutko!
Dzień dobry, od dłuższego czasu staramy się z mężem bezskutecznie o dziecko. Wcześniej miałam stwierdzony polip endometrialny, który został usunięty. Po czasie rekonwalescencji zaczęliśmy się starać o potomstwo w tym momencie trwa to już 2,5 roku. Nigdy nie zażywałam żadnej antykoncepcji hormonalnej, obecnie mam 32 lata. W ostatnim czasie ginekolog w końcu zlecił badania hormonalne w tym prolaktynę. Wszystkie hormony w normie, miesiączkuje regularnie, a moje okresy są raczej długie (około tygodnia z plamieniem do tego najczęściej bardzo bolesne i obfite). Mimo to wyszła mi podwyższona prolaktyna:
17,14
Po godzinie 180,31
Po 2 godzinach 12,11
Ogólnie mam dość stresującą pracę, choć w okresie badań około tydzień przed stres związany z pracą udalo się zredukować.
Lekarz stwierdził, że przy pozostałych wynikach wyglada, że mam prolaktynemię utajoną i przepisał mi Bromocorn na pół roku (bym pisała jak się skończę po kolejną receptę) ze wskazaniem odstawienia jeśli zajdę w ciążę. Czy w ogólne miesiączkując mogę mieć prolaktynemię, która powoduje u mnie niepłodność? Dodatkowo podczas badaniu usg pan doktor stwierdził, że mam właśnie jajeczkowanie. Czuję się zagubiona. Nieco boje się brać tych leków planując ciążę, recepta wykupiona, jednak nie wiem co zrobić.
Bardzo proszę o jakąś wiadomość w tej sprawie.
Z góry dziękuję za jakąkolwiek poradę.
Pozdrawia
Dzień dobry, z tego, co Pani opisuje, to postępowanie Pana doktora jest uzasadnione i proszę postępować według jego zaleceń. Może tak być, że ten wzrost prolaktyny w teście odpowiada za jajeczkowanie. Bardzo dobrze, że ma Pani jajeczkowanie podczas badania USG. Życzę Pani powodzenia i wszystkiego dobrego, pozdrawiam serdecznie ☺
Mam mikrogruczolaka i hiperprolaktynemie. od maja 2022 brałam bromocorn, potem od połowy października biorę norprolac. A prolaktyna spadła 2054 na 1964. Czy to normalne czy powinna spać więcej?
Dzień dobry, w takiej sytuacji należy tak dobrać dawkę, żeby spadła do stężenia zalecanego. Pozdrawiam serdecznie ☺️
Dzień dobry,
badałam prolaktynę pod koniec 2022 r i wynik był na poziomie 37, w zeszłym miesiącu 22,3, a w tym 33, czy to są wyniki, które wymagają już podania leków? Wynik 22,3 mieścił się w normie. Czy prolaktyna może tak spadać i rosnąć?
Będę wdzięczna za odpowiedź
Prolaktyna jest hormonem stresu i ona może zmieniać się w poszczególnych fazach cyklu. Jeżeli prolaktyna jest taka, jak Pani opisuje, to wymaga to zestawienia z obrazem klinicznym, czyli np. jak się Pani czuje, czy są zaburzenia miesiączkowania lub owulacji, czy stara się Pani o ciążę, ale patrzymy też na inne składowe prolaktynemii. Dlatego proszę zadać to pytanie swojemu lekarzowi prowadzącemu, ponieważ ja na podstawie samych wyników nie jestem w stanie udzielić szczegółowej odpowiedzi. Pozdrawiam serdecznie ☺️
Dzień dobry, badałam prolaktynę i pod koniec 2022 r. miałam wynik 34 ng/ml (12 dc), w zeszłym miesiącu miałam 22,3 ng/ml (13 dc), a w tym 33,4 ng/ml (9dc). Miałam pod koniec roku kiepski wynik kreatyniny, a w poprzednim miesiącu kreatynina była w normie i prolaktyna była w normie. Czy jest się czym niepokoić? Czy kreatynina ma wpływa na prolaktynę? Nie mam żadnych objawów podwyższonej prolaktyny, które są wymienione w internecie. Dodam tylko, że należę do osób stresujących się wszystkim, a przede wszystkim pracą. Czy stres wpływa na prolaktynę, że są wzrosty i spadki? Będę wdzięczna za odpowiedź.
Tak, oczywiście, stres wpływa na prolaktynę, ale też bardzo ważne jest, żeby zobaczyć, czy to jest wynik stresu czy też innych czynników. Jeżeli chodzi o kreatyninę, to może mieć wpływ, ale nie musi, to zależy od stężenia kreatyniny. Dlatego proszę o konsultację endokrynologiczną, ponieważ mam za mało danych, aby odpowiedzieć Pani, jakie powinno być dalsze postępowanie. Pozdrawiam serdecznie ☺
Dziękuję za odpowiedź.
Dzień dobry, wynik prolaktyny 66,95 ng/ml (kobieta 45 lat)- regularne miesiączki, pozostałe wyniki w normie (w tym tsh, ft3, ft4), nie biorę leków (z wyjątkiem doraźnego Propranololu 10mg), nie stosuję tabletek antykoncepcyjnych. Stres jest, ale czy może o tyle podwyższyć poziom prolaktyny. Przyznam, że przeraził mnie ten wynik.
Dzień dobry, czy wykryta w jajniku zmiana, prawdopodobnie teratoma, może wpływać na prolaktynę podwyższając jej poziom?
Nie, taka zmiana nie wpływa na poziom prolaktyny. Pozdrawiam serdecznie 🙂
Pani Doktor, mam prolaktynę na poziomie 1050 jednostek, TSH w normie. Tabletki antykoncepcyjne odstawiłam miesiące temu, ale nie staram się o dziecko. Przepisano mi Bromocorn, 1 tabletka na noc. Czy myśli Pani, że taka dawka jest odpowiednia? Czy 3 miesiące kuracji powinny wystarczyć, czy raczej pół roku?
Dzień dobry, w takiej sytuacji należy skontrolować stężenie PRL i ocenić dalszą terapię lub ewentualne wskazania do poszerzenia diagnostyki. Pozdrawiam serdecznie 🙋♀️