Niedoczynność kory nadnerczy (NKN) jest spowodowana brakiem produkcji hormonów przez korę nadnerczy (głównie kortyzolu, ale też testosteronu, DHEA-S, aldosteronu). Jest to choroba rzadka i w zależności od źródła dzielimy ją na:
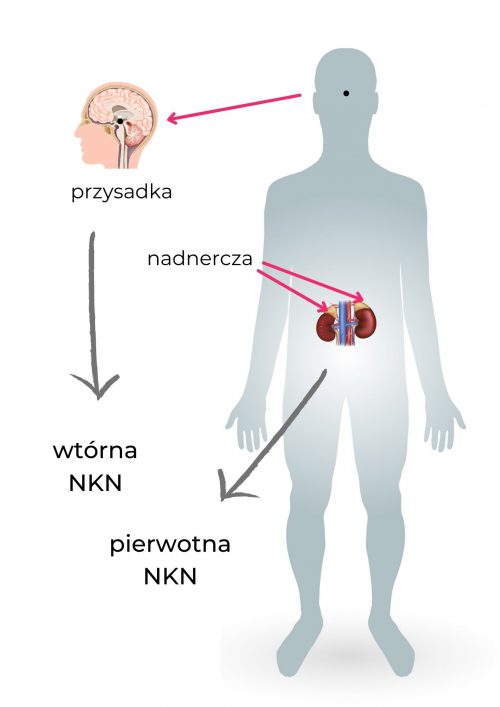
- pierwotną niedoczynność kory nadnerczy (w tym przypadku uszkodzone są nadnercza),
- wtórną niedoczynność kory nadnerczy (w tym przypadku stwierdzamy nieprawidłową pracę przysadki, czyli brak produkcji ACTH-hormonu stymulującego pracę nadnerczy)
Pierwotna NKN = choroba Addisona
Tutaj uszkodzone są nadnercza. Postać pierwotna występuje rzadziej niż wtórna i najczęstszą jej przyczyną jest uszkodzenie nadnerczy przez przeciwciała przeciwko nadnerczowe. Czyli nadnercza zostają uszkodzone w procesie autoimmunologicznym. Jest to podobny mechanizm jak w chorobie Hashimoto, czy cukrzycy typu 1.
Do innych rzadszych przyczyn uszkodzenia nadnerczy należą m.in:
- odkładanie się złogów w nadnerczach (w przebiegu amyloidozy, sarkoidozy),
- uszkodzenie nadnerczy w przebiegu infekcji (np. gruźlica, grzybica, HIV),
- uszkodzenie nadnerczy w przebiegu przerzutów do nadnerczy nowotworów z innych narządów np. z raka płuc, piersi, nerki,
- uszkodzenie nadnerczy przez niektóre leki: ketokonazol.
Wtórna NKN
Występuje częściej niż pierwotna NKN i dotyczy uszkodzenia przysadki w zakresie produkcji ACTH – hormonu kontrolującego pracę nadnerczy. Najczęstszą przyczyną jej wystąpienia jest stosowanie tzw. sterydów (medycznie glukokortykosteroidów).
Sterydy to grupa leków bardzo szeroko stosowanych w medycynie, są to leki ratujące życie i uratowały wiele milionów istnień ludzkich. Niestety terapia tymi lekami może mieć swoją cenę w postaci np. wzrostu stężenia glukozy, rozwoju nadciśnienia tętniczego, czy wystąpienia niedoczynności kory nadnerczy. Leki te blokują pracę przysadki. Dobrą wiadomością jest fakt, że po zakończeniu terapii przysadka z czasem odblokowuje się i wszystko wraca do normy.
Do innych przyczyn rozwoju wtórnej NKN należą: guzy przysadki lub podwzgórza, pooperacyjne neurochirurgiczne mózgu z uszkodzeniem podwzgórza lub przysadki, stany zapalne podwzgórza, udar przysadki, leki hamujące pracę przysadki.
Rozpoznanie NKN
Rozpoznanie NKN jest trudne, dlatego że objawy nie są specyficzne. Najczęstszym objawem jest osłabienie. Jest to objaw, z jakim obecnie do gabinetu endokrynologicznego zgłasza się większość osób, ale tylko pojedyncze osoby będą miały niedoczynność kory nadnerczy. Oczywiście zawsze w przypadku osłabienia oznaczamy przynajmniej stężenie jednego z hormonów nadnerczowych – kortyzolu, ale niezwykle rzadko mamy do czynienia z ewidentnie obniżonym stężeniem tego hormonu.
Osłabienie czy zmęczenie w obecnych czasach jest bardzo częstym objawem i jego przyczyna może być różna. Tzw. worek chorób, które powodują osłabienie i zmęczenie jest duży, a NKN stanowi zaledwie małe ziarenko piasku. Z tego powodu 50% pacjentów ma takie rozpoznanie dopiero w momencie wystąpienia przełomu nadnerczowego, czyli stanu bezpośredniego zagrożenia życia.
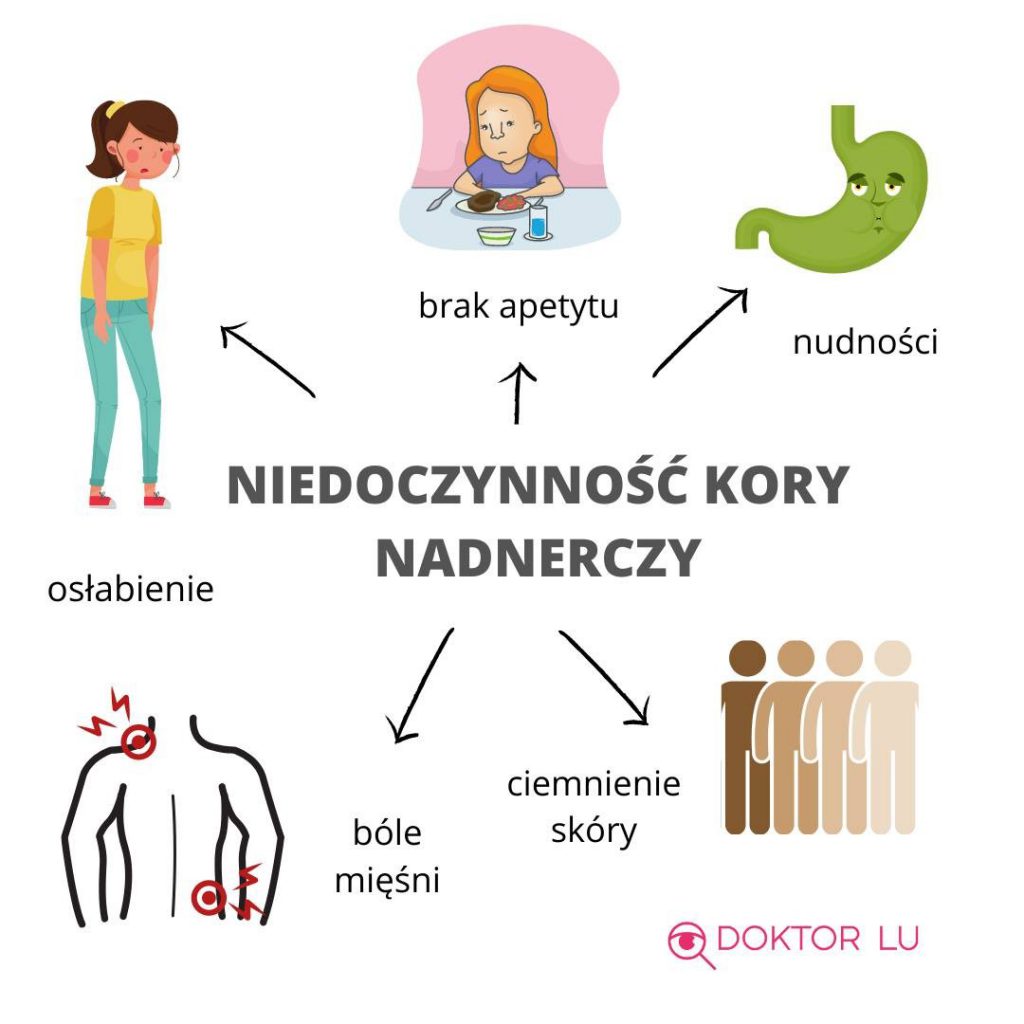
Najczęstsze objawy NKN
- zmęczenie,
- brak apetytu,
- nudności,
- wymioty,
- utrata masy ciała,
- ciemne zabarwienie skóry (ten objaw występuje tylko w pierwotnej NKN).
Badania diagnostyczne
Podstawowym badaniem jest stężenie kortyzolu, wykonywane o godz 8:00. Uznaje się, że kortyzol <3mcg/dl silnie przemawia za NKN, zaś kortyzol >15mcg/dl wyklucza NKN. To badanie łatwo możemy wykonać w warunkach ambulatoryjnych i z nim należy zgłosić się do endokrynologa.
Dalsza diagnostyka niezbyt nasilonych zaburzeń nadnerczy (np. kortyzol 6mcg/dl) nie jest łatwa. Oznaczenia ACTH, kortyzolu w ślinie, czy oznaczenia metabolitów kortyzolu w dobowej zbiórce moczu nie są na tyle specyficzne, aby stwierdzić rozpoznanie. Pomocne w ustalaniu źródła NKN są badania obrazowe nadnerczy (np. rezonans) lub przysadki (rezonans magnetyczny).
Endokrynolog po zebraniu wywiadu, zbadaniu pacjenta, analizie dotychczasowych badań zaleca dalsze kroki terapeutyczne, które opierają się albo na rozpoznaniu/wykluczeniu choroby, lub w przypadku wątpliwości skierowaniu do Kliniki Endokrynologii. W Klinice wykonuje się odpowiednie testy dynamiczne z użyciem różnych substancji oraz ocenia się dodatkowo badania hormonalne, czy przeciwciała przeciwnadnerczowe (tzw. anty CYP11A i antyCYP17) – te badania w przypadku wcześniejszych wątpliwości potwierdzają lub wykluczają chorobę.
Leczenie
Leczeniem podstawowym jest terapia hydrokortyzonem w dawce dobowej 15-25 mg, stosoowana w 2-3 dawkach podzielonych. Pierwszą większą dawkę podajemy rano zaraz po przebudzeniu, drugą mniejsza około południa, czasami pacjent wymaga jeszcze trzeciej małej dawki w godzinach popołudniowych. Oczywiście gdy mamy prace zmianową, terapia jest dopasowywana indywidualnie do pacjenta.
Drugim lekiem używanym w terapii NKN jest fludrokortyzon, a trzecim DHEA (dehydroepiandrosteron). Terapia tymi lekami zależy od postaci NKN, badania pacjenta i wyników badań.
Zwiększenie dawki w sytuacjach tzw. ,,stresowych”
Pacjenci chorujący na NKN powinni pamiętać o sytuacjach, które zwiększają zapotrzebowanie na hydrokortyzon. Lekarz endokrynolog szczegółowo instruuje pacjenta, jak należy zachować się w różnych sytuacjach klinicznych. Tutaj podaję ogólne wskazówki.
W przypadku infekcji, gorączki należy zwiększyć dawkę hydrokortyzonu. Uznaje się, że gdy temperatura ciała wynosi 38-39 stopni Celsjusza, to dawkę hydrokortyzonu zwiększamy dwukrotnie, gdy wynosi 39-40 stopni – trzykrotnie. W przypadku drobnych zabiegów chirurgicznych (np. ekstrakcja zęba) dawkę dobową doustna hydrokortyzonu należy zwiększyć dwurotnie, zaś u osób starszych trzykrotnie lub nawet czterokrotnie. W przypadku zabiegów operacyjnych pacjent otrzymuje hydrokortyzon we wlewach dożylnych. Pamiętajmy jednak, że gdy pacjent ma infekcję z towarzyszącą biegunką, wówczas istnieje ryzyko, że zwiększona dawka hydrokortyzonu nie wchłonie się. W takim przypadku należy jak najszybciej zgłosić się na izbę przyjęć celem hospitalizacji i podania dożylnej formy hydrokortyzonu.
Podsumowanie
NKN jest to poważne schorzenie endokrynologiczne, która na szczęście występuje rzadko. Taki pacjent wymaga ścisłej edukacji w zakresie swojej choroby oraz nauki zwiększania dawki hydrokortyzonu w przypadku sytuacji stresowych oraz dodatkowo stałych kontroli w Poradni Endokrynologicznej.
Dodam, że istnieje taka jednostka, jak subkliniczna NKN. Jest to taki etap, gdy stwierdzamy przeciwciała przeciwnadnerczowe, a kortyzol i ACTH są w normie. Następnie widzimy powoli zwiększające się stężenie ACTH. Ta jednostka chorobowa nie wymaga bezwzględnego leczenia, ale wymaga uświadomienia, jakie objawy wymagają bezwzględnego leczenia. Tutaj bardzo ważny jest monitoring, czy choroba nie pogłębia się. Dlatego taki pacjent wymaga kontroli minimum co 6 m-cy.
Doktor Lu











Witam. Jest taki kanał na YT – Bracia Rodzeń. Propagują oni zupełnie odwrotny styl odżywiania w cukrzycy typu 2/hiperinsuliniźmie niż jest obecnie zalecany. Mianowicie Bracia Rodzeń zalecaja m.in. jeść w oknie żywieniowym 8 godzinnym, mała ilość posiłków, zwiększanie przerw między posiłkami, omijanie śniadań, głodówki i posty, ogólnie dieta niskowęglowodanowa/wysokotluszczowa. Wszystko po to aby insulina mogła wreszcie opaść. Wydaje się to bardzo logiczne i słuszne. Chcę się dowiedzieć jaki jest Pani zdanie na ten temat?
Ja osobiście też lubię okno żywieniowe, lecz preferuję omijanie kolacji, a jedzenie śniadań, ponieważ rano mamy dużą insulinooporność. Tak więc okno żywieniowe, tryb 8-godzinny jest super, mała ilość posiłków też, ale pamiętajmy przy tym o hormonach i rytmach hormonalnych, które mamy. Pozdrawiam!
Bardzo ciekawe opracowanie. Mój mąż zachorował właśnie na pierwotną niedoczynność nadnerczy. Przeszukuję internet szukając jaka dieta jest polecana w tej chorobie. Czego unikać. Wiemy tylko że wspierać się np w upałach bulionami, pilnujemy nawodnienia i przyjmowania tabletek o stałych porach( mąż przyjmuje hydrokortyzon i cortinef). Może poleca Pani Doktor jakąś książkę żebym mogła dowiedzieć się więcej o tej chorobie i wiedzieć jak postępować w różnych sytuacjach. Śledzę również konto na Instagramie Pani Doktor. Bardzo dobre żródlo informacji dla ludzi dbających o zdrowie. Pozdrawiam serdecznie.
To bardzo poważna choroba i cieszę się, że Pani wspiera męża. Wszelkie medyczne doniesienia są publikowane w bazie: pubmed. Można tam poszukać informacji. Pozdrawiam serdecznie i dużo zdrówka życzę dla Pani i dla męża 🙋♀️
Dziękuję bardzo za odpowiedź przejrzę pubmed napewo 🙂
Super, bardzo się cieszę, że pomogłam :). Pozdrawiam cieplutko